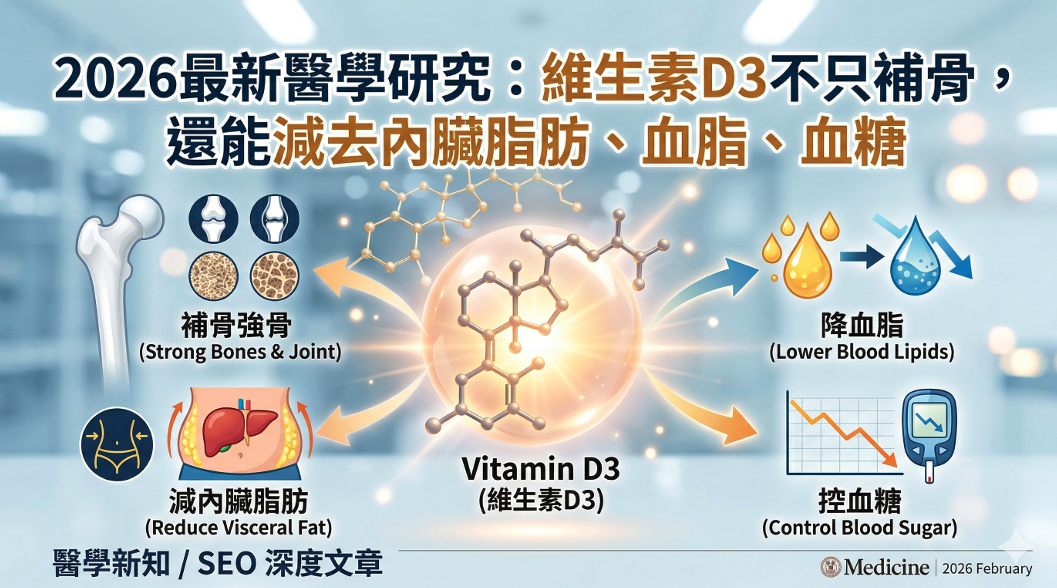
在門診中最常聽到的問題之一,就是:「我的骨密度算正常嗎?骨質密度正常值到底是多少?」很多人以為骨骼只有老了才會出問題,但根據國健署調查,台灣 50 歲以上族群有超過 1/3 存在骨質流失現象,其中女性停經後骨質流失速度更是急遽加快。
也因為這樣,骨質密度檢查變成愈來愈多人關心的項目,但大家往往會遇到幾個疑問:
- 骨質密度正常值怎麼看?
- 骨質密度年齡對照表靠谱吗?
- 骨質密度檢查費用多少?健保有給付嗎?
- 骨質密度4、骨質密度5 是代表好還是不好?
- 骨質密度大於2、骨質密度大於3 又該怎麼解讀?
這篇文章一次整理你最想知道的重點,讓你從「什麼是骨質密度」到「如何預防骨質疏鬆」,全部看懂、不再霧煞煞。
什麼是骨質密度(Bone Mineral Density, BMD)?
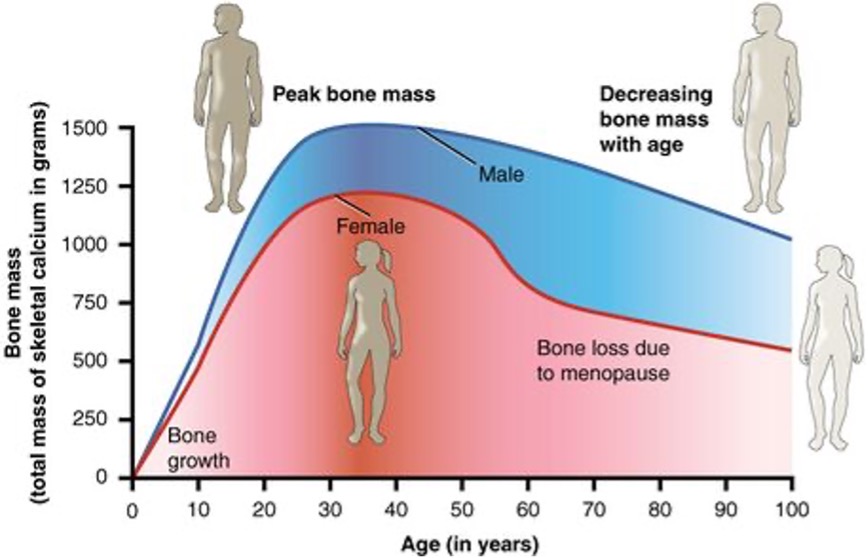
骨密度(BMD)是指骨骼中鈣質和礦物質的密度,用來衡量骨骼的緊密度和強度。骨密度數值越高,骨骼越結實健康,罹患骨質疏鬆症和骨折的風險就越低。透過「骨質密度檢查」,可以評估骨骼的健康狀況,診斷骨質疏鬆症並預測未來發生骨折的風險。
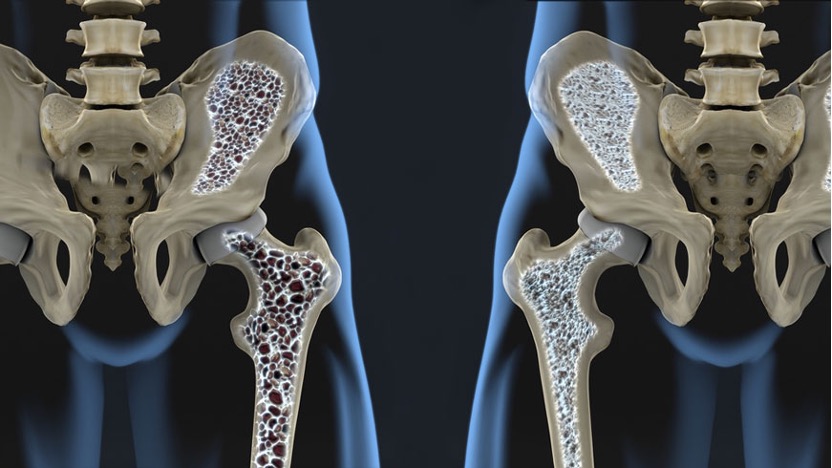
骨密度的下降,是骨質疏鬆的「預告警報」!
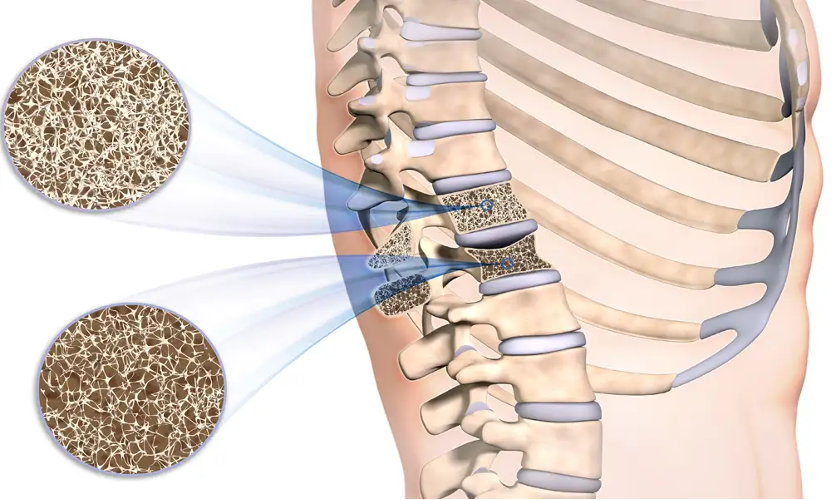
骨質疏鬆症常被稱作「沉默的疾病」,因為它在發生骨折之前,幾乎沒有任何痛感或警訊。而骨密度的下降,就是身體能給你的唯一提醒。當 T-score 開始掉到 –1 以下時,代表骨骼已進入「骨量不足」狀態,雖然還沒到骨質疏鬆,但骨頭已經比正常更脆、結構開始鬆散。
如果此時沒有補鈣、補維生素 D、增加負重運動,骨密度會持續下滑,最後就會掉到 –2.5 以下,正式變成骨質疏鬆症。簡單說,骨密度變低不會痛,但它正在提前預告:骨頭撐不久了,要趕快補強。
為什麼骨密度會影響骨質疏鬆?
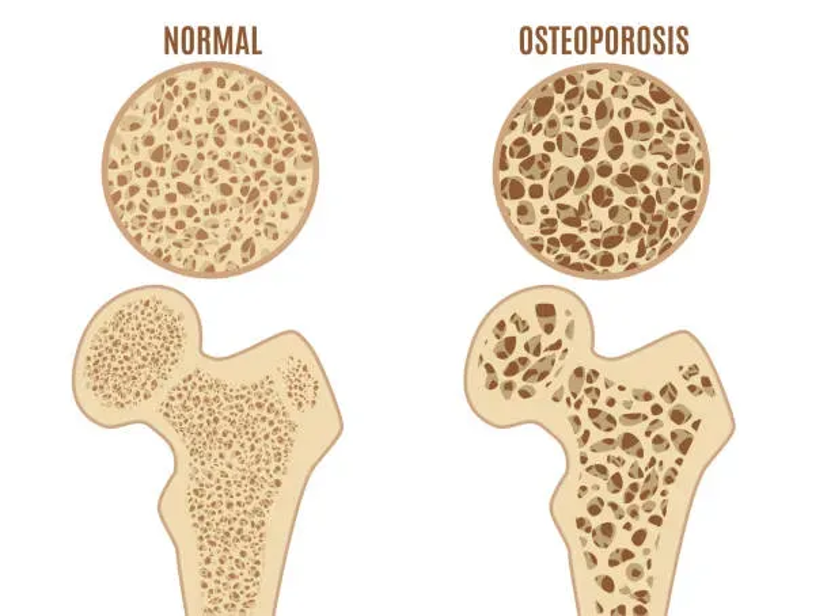
以下是骨密度與骨質疏鬆的直接關聯:
1. 骨密度越低,骨折風險越高
研究指出:
- 骨密度每下降 1 個標準差(1 SD),骨折風險上升約 1.5~2.5 倍。
- 脊椎、髖部、小手臂是最容易骨折的三大部位。
2. 骨質疏鬆的骨頭變「中空又脆」
正常骨頭像蜂巢,密度高、結構緊實;
骨密度下降後,蜂巢變得稀疏、孔洞變大。
因此:
- 一摔就骨折
- 甚至不用跌倒,提重物、起身、打噴嚏都有可能壓迫性骨折
3. 更年期女性骨密度下降速度特別快
更年期後 1–5 年內,因雌激素大幅下降,骨密度可能:
每年流失 2~5%
因此女性骨質疏鬆盛行率比男性高出 2–3 倍。
4. 骨質疏鬆一定先從「骨量不足」開始
骨質疏鬆絕對不是突然變成 –2.5
它通常會經過以下階段:
- 骨質密度正常值
- 骨量不足(T-score –1~–2.5)
- 骨質疏鬆(T-score ≤ –2.5)
所以越早發現骨密度下降,就越有機會逆轉。
骨質密度正常值怎麼看?(T-score 判讀表)
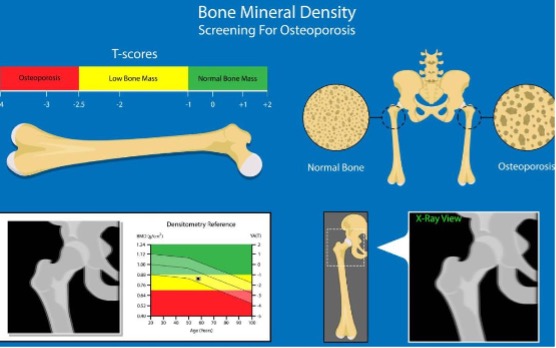
以下為世界衛生組織(WHO)標準:
| T-score | 判定 | 說明 |
| ≥ -1 | 骨質正常 | 代表骨質密度正常值範圍內 |
| -1 ~ -2.5 | 骨質疏鬆前期(骨量不足) | 屬風險族群,須及早改善 |
| ≤ -2.5 | 骨質疏鬆 | 易骨折,須積極治療 |
骨質密度年齡對照表
許多人會找「骨質密度年齡對照表」來對比自己的骨齡是否正常,雖然不同儀器會略有差異,但概念如下(推估整理):
| 年齡 | 平均 T-score 趨勢 | 情形 |
| 20–30 | 0 ~ +1 | 骨量巔峰 |
| 30–40 | 0 ~ -0.5 | 緩慢下降 |
| 40–50 | -0.5 ~ -1 | 更年期前後加快流失 |
| 50–60 | -1 ~ -1.5 | 輕度骨量不足 |
| 60–70 | -1.5 ~ -2.5 | 高度流失 |
| 70+ | -2.5 以下 | 易骨折族群 |
骨質密度檢查有哪些方式?
1. DEXA 雙能量 X 光吸收儀(醫院標準)
- 最準確,醫療院所最常使用
- 可測髖部、脊椎、全身脂肪量
- 健保偶爾給付(需符合條件)
2. 超音波骨密度儀(常見於社區/健檢)
- 通常測腳跟
- 方便快速、無輻射
- 數值較不精準(適合篩檢)
3. CT / MRI
- 通常非首選,因為成本高、輻射高(CT)
哪些人一定要做骨質密度檢查?

以下族群屬「必檢」或「強烈建議」:
✔ 女性停經後(尤其 50 歲後)
更年期後第一年骨質流失可達 每年 2–5%。
✔ 65 歲以上長者(男女皆包含)
✔ 體重過輕、BMI < 18.5
✔ 長期缺乏運動、久坐族
✔ 長期服用類固醇者
✔ 有骨折家族史
✔ 曾經低能量骨折的人
例如輕微跌倒就骨折。
✔ 更年期提前(40 歲前)
骨質密度報告怎麼看?
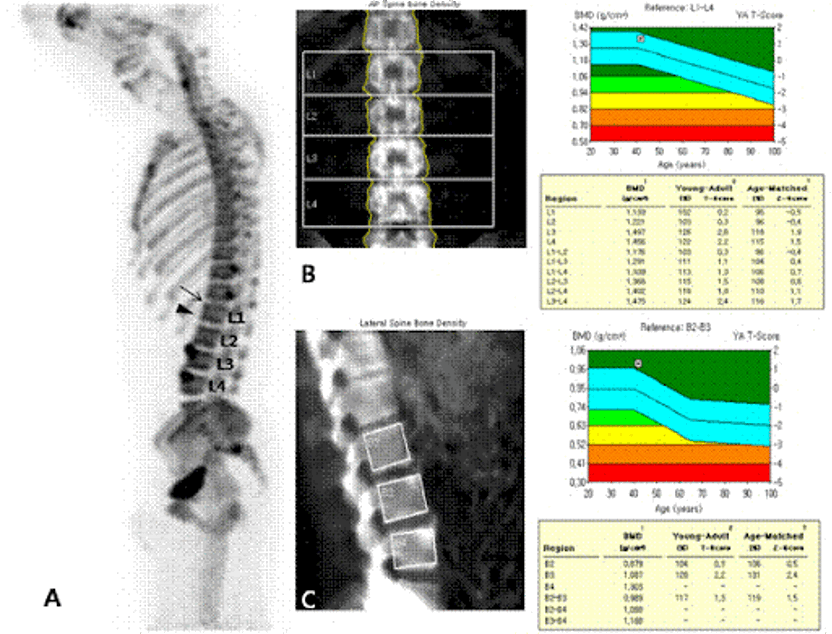
你可能在報告上看到以下資訊:
- T-score
- Z-score
- 骨質密度表(不同部位數據)
- 脊椎 L2–L4、髖部等部位比較
- 骨質密度4、骨質密度5 等等等級
以下是解讀重點:
(1)T-score 是最關鍵的判定依據
| T-score | 意義 |
| ≥ -1 | 骨質密度正常值 |
| -1 ~ -2.5 | 骨質不足 |
| ≤ -2.5 | 骨質疏鬆 |
(2)Z-score 代表與同年齡比較
- 若 Z-score < -2,代表骨質異常低。
(3)儀器的「骨質密度4、骨質密度5」代表什麼?
這些常出現在超音波儀器中,是「等級分類」而非 T-score:
- 骨質密度4:通常是「中等偏低或中等偏高」等級,依儀器而定
- 骨質密度5:通常是較好的等級
但是否正常仍需靠正式 T-score 判讀。
如果發現骨量下降,該怎麼改善?

骨質密度正常值若開始下降,越早改善越好。
以下是醫學專家一致認同的「提升骨密八大策略」:
1. 補充高吸收的鈣質(600–800mg/天)
研究指出,缺鈣者骨折風險增加 30% 以上。建議選擇吸收度較好的:
- 檸檬酸鈣(適合胃酸少、年長者)
- 海藻鈣
- 經臨床證實的複方鈣品
2. 補充維生素 D(800–2000 IU/天)
台灣高達90% 民眾缺乏維生素D,維生素 D 能提升鈣吸收,直接影響骨質密度正常值。
3. 補充維生素 K2(MK-7)
臨床證據顯示:K2 能引導鈣質進入骨骼,並減少血管鈣化。
4. 重訓、負重運動最有效
最推薦:
- 深蹲、硬舉
- 輕重量啞鈴
- 快走、爬樓梯
每週至少 150 分鐘。
5. 戒菸戒酒、減少加工食品
尼古丁會抑制造骨細胞,酒精則影響鈣吸收。
6. 更年期婦女:可與醫師討論荷爾蒙治療(HRT)
有效減緩骨流失,但需由醫師評估。
7. 補充綜合骨密度營養品(臨床配方)
建議選擇含有:
- 鈣(優質形式)
- 維生素D
- 維生素K2
- 鎂
- 膠原蛋白胜肽(支撐骨架)
- 專利骨密提升配方
這類配方對骨質密度大於2 或骨質密度大於3 的族群同樣有強化效果。
如何預防骨質疏鬆?完整防護清單

✔ 每年做一次骨質密度檢查
(尤其 50 歲以上)
✔ 睡眠充足,避免熬夜
✔ 飲食多攝取深綠蔬菜、豆類、芝麻、小魚乾
✔ 足夠日曬(每日 10–15 分鐘)
✔ 控制體重,BMI 過低風險更高
✔ 減少喝含糖飲料與油炸物
常見 FAQ
Q1:骨質密度正常值是多少?
答:依 WHO 標準,T-score ≥ -1 即屬於骨質密度正常值。
Q2:骨質密度大於2、骨質密度大於3 代表什麼?
多半是指儀器數值或 Z-score。
真正判定仍需看 T-score。
Q3:骨質密度4、骨質密度5 是好還是不好?
通常是「等級」,越高越好,但仍需以醫院 DEXA 的 T-score 為準。
Q4:骨質密度檢查費用多少?健保會給付嗎?
一般自費 200–2,000 元不等。
符合高風險族群可申請健保給付。
Q5:骨質密度年齡對照表準嗎?
僅供參考,最準確仍需 DEXA 儀器。
Q6:年輕人需要做骨密檢查嗎?
若體重過輕、家族史、過度減肥或久坐不動,都建議做一次基礎檢查。
Q7:補鈣會不會造成血管鈣化?
選擇「檸檬酸鈣 + D + K2」配方能降低風險。
Q8:骨質密度能逆轉嗎?
適當補充營養 + 負重運動,有機會改善。
Q9:喝牛奶就能避免骨質疏鬆?
牛奶不是不好,但單靠牛奶不夠,仍需維生素 D、K2 等營養素。
Q10:骨質疏鬆會痛嗎?
本身不痛,但「壓迫性骨折」會引發劇痛。
結語|用正確方式守護骨骼,讓你的骨密值永遠不掉下坡

骨質密度的好壞,絕對不是報告上的「骨質密度 4、5」或「大於 2、大於 3」這些片段數字能定義。真正關鍵的指標,是T-score 是否在正常範圍,因為這代表你的骨骼是否足夠強壯,能不能在未來「不因一次跌倒就受到重創」。
很多人以為補鈣就能提升骨密度,但其實骨骼重建是「三步驟」:
- 讓鈣吸收進來(維生素 D3)
- 讓鈣跑到正確位置(維生素 K2)
- 補進高吸收、高利用率的鈣源(海藻鈣)
因此,真正有效、能夠長期維持骨密度的策略,比起單補鈣或單補維生素 D,這種「吸收+導鈣+骨密穩定」的三合一策略,才能真正讓骨密度維持在健康範圍。
要讓骨密值維持高點,推薦「維生素D3K2+海藻鈣」,最推薦的全天然補鈣配方(吸收佳、來源乾淨)配方,儲存骨本一步到位:
- 法國大西洋天然海藻鈣(非化學合成)
- 奧地利蕎麥植萃維生素 D3(100%植物來源)
- 台灣專利納豆菌發酵 K2(天然全反式 MK-7)
- 天然 CPP+植物性果糖硼酸鈣(加強吸收與骨質代謝)
全配方皆來自天然來源、純度高、可追溯性強,適合長期補充,不刺激腸胃,也更能穩定提升骨密度。
延伸閱讀
海藻鈣功效真的比較強?3大鈣質吸收差異公開,補錯反而讓骨質流失更快